今回は、スポーツ現場においてよある「脚がつってしまった!」という状態
いわゆる「こむら返り」「筋ケイレン」という状態について、私が得られた範囲での情報を整理していきたいと思います。
何故このようなテーマを選んだかというと、先日サポートしている陸上競技の選手から「試合の時に脚がつってしまう」という相談を受けました。
その選手は、世間一般的な予防策である「ストレッチ」「水分補給」「栄養」といった部分に関しては、栄養士の方にもサポートしてもらいながら十分な対策が出来ているようでした。
にもかかわらず、脚(ふくらはぎ)がつってしまう。という相談内容だったので、正直私は悩んでしまいました。
「これは、筋ケイレンについて勉強し直さないといけない」と思い、情報を調べて整理した上で、私なりの対策を検討してみました。
一連の流れは、私にとって有益な経験となったので、今回ブログにまとめてみようと思った次第です。
今回の内容は、以下の方に役立つと思います。
- 運動中(走る時)に脚がつってしまう
- 筋痙攣の原因について知りたい
- 水分・栄養補給やストレッチ以外の対策法を知りたい
結論を述べてしまうと「下腿のトレーニングと股関節のトレーニングが必用ではないか?」というのが私の見解です。
ただ、そこに行きつくまでの説明を省いては意味がないので、ブログにまとめてみようと思います。
筋ケイレンとは?
筋ケイレンとは、漢字だと「筋痙攣」となります。
パッと見ると読みにくいですが、以下では正しく筋痙攣と記載していきたいと思います。
筋痙攣(筋肉がつること)とは、突然起きて一定の時間持続する筋肉の不随意収縮(自分の意思に無関係に生じる収縮)です。
恐らく、皆さん「筋痙攣の原因」が気になるところだと思います。
しかし、筋痙攣の原因は多岐に渡り、その原因を見つけるのは非常に困難です。
まずは、筋痙攣の原因としてどのような項目が挙げられているのか、見ていきましょう。
様々な筋痙攣の原因
先天性異常

まずは、先天性の異常があって筋痙攣が生じてしまうパターンです。
例えば筋型糖原病と呼ばれる指定難病では、生まれつき筋内におけるグリコーゲン代謝に異常が生じ、筋収縮の際のエネルギー産生(ATP)不全が起こり、筋痙攣が生じてしまいます。
このようなケースの場合、他にどのような症状がみられるのか確認しておきましょう。
筋:筋痛、筋硬直、筋力低下、筋委縮、横紋筋融解症、ミオグロビン尿症
杉江 秀夫,3.糖原病,日本内科学会雑誌 第100巻 第 5 号,p1213-1219,2011年
心筋:心筋症、不整脈
中枢神経:けいれん,精神遅滞
Michael C. Levin ,筋痙攣,MSDマニュアル(2022年2月16日参照)
https://www.msdmanuals.com/ja-jp/
日本国内の推定患者数は6000人と決して多くはありませんが、上記の様な症状の中に運動時の筋痙攣も含まれるので、頭の片隅に置いておくべき情報かと思います。
内科疾患

内科疾患による症状の1つとして、「筋痙攣」が生じる事もあります。
特に神経筋疾患に関しては、ここで各々の疾患を説明していると本筋から離れてしまいますが、医学的背景を持つアスレティックトレーナーとしては、神経系の評価(感覚検査・反射検査など)を怠らない様にしなくてはいけません。

また、筋痙攣の原因となる内科疾患として挙げられるのが「体液・電解質異常」です。
この点に関しては、スポーツ現場でも広く知られており皆さんもイメージしやすいのではないでしょうか?
上記に挙げられている電解質異常の多くが「低○○血症」であることから、運動前~中における栄養補給や水分補給の重要性が叫ばれています。
医薬品や毒物に関しては、アスリートをサポートする上でドーピングコントロールが必要不可欠である事から、自然とスクリーニングできているのではないかと思います。
後天性異常
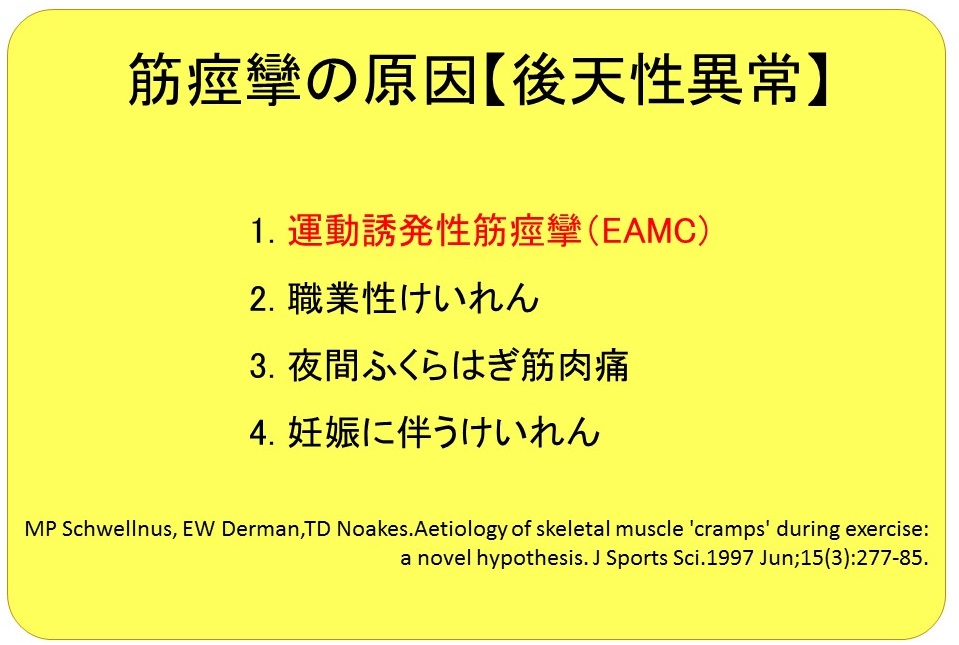
そして、後天性異常です。
・激しい運動や重労働の際に脚がつる
・夜寝ている時に脚がつる
・妊娠中に脚がつる
これらの項目は、具体的な原因というよりも「このような状況で筋痙攣が生じやすい」というような内容です。
今まで述べてきたような、様々な要因が重なりやすく筋痙攣が生じると考えられています。
そして、この中に「運動誘発性筋痙攣」という言葉があります。
これは、運動によって誘発される筋痙攣の事です。この運動誘発性筋痙攣が、今回のテーマとなっていきます。
しかし、ここで重要であるのは筋痙攣の原因は多岐に渡るという事。
「運動中に脚がつります」と相談を受けた時、私はどうしても運動誘発性筋痙攣が最初に頭に浮かんでしまいました。
しかし、安易に運動誘発性筋痙攣と決めつけてしまうと、ここまで挙げてきたような様々な要因を見落としてしまいます。
アスリートから発せられるのは、「ふくらはぎの筋痙攣」という局所的な訴えだとしても、全身の状態を一通り確認していかなくてはいけません。
このような考え方は「review of systems:ROS」と呼ばれ、特に医療現場の初診時において重要視されています。
興味がある方はROSについて、御自身で調べてみて下さい。
もちろん、全身を事細かにチェックする事は出来ませんが、様々な医学的な知識があれば自然とチェックする項目も絞られてくるはずです。
ちなみに、筋痙攣の場合は上で挙げたような原因以外にも「心因性非てんかん性けいれん(psychogenic non-epiteptic seizure:PNES)」と呼ばれる精神的なストレスが引き金となって引き起こされる筋痙攣も存在します。
PNESの特徴や対応における注意点は以下のように述べられています。
PNESの診断には身体的障害がないことが絶対的な必要条件
加藤頼子, 「けいれん」のようだけど「非てんかん」?,レジデントノート, Vot.17, No.10, 2015
ここまで説明してきた身体的な原因を全て除外できたうえで、それでも解決できない場合は、このような心理面にまで踏み込んで対応しないといけない可能性もありますが、決して安易に心因性と決めつけてはいけません。
運動誘発性筋痙攣とは?

いよいよ、ここからメインテーマに入っていきます。
運動誘発性筋痙攣(Exercise-Associated Muscle Cramps :EAMC)とはどういう状態なのでしょうか?
さっそく、専門家による定義を確認してみたいと思います。
運動誘発性筋痙攣(EAMC)は、「運動中または運動直後の骨格筋の痛みを伴う痙攣性不随意収縮」と定義される
MP Schwellnus, EW Derman,TD Noakes.Aetiology of skeletal muscle 'cramps' during exercise: a novel hypothesis. J Sports Sci.1997 Jun;15(3):277-85.
そのまんまです苦笑
先ほども述べたように、あくまでEAMCは筋痙攣が誘発されやすい状況を元にした分類であり、その原因は明らかにはなっていません。
しかし、明らかな原因が解明されていないとはいえ、運動時に筋痙攣が生じる原因として様々な要因が考えられています。
では、EAMCに関する研究の流れを確認してみましょう。
2018年にイタリアの神経学者のGaia GiuriatoaがEAMCに関する69本の文献からなるreviewを行った。
1900年代から始まった研究の当初「脱水・電解質欠乏(Dehydration and electrolyte depletion )」を原因とする仮説が立てられていた。
しかし、この仮説は重度の脱水・電解質欠乏が重なる状況でないと発生しない事、さらに全身性の筋痙攣が生じる事を踏まえると、EAMCの原因として十分な説明となるものではなかった。
その後「神経筋(Neuromuscular)」を原因とする仮説が立てられた。
この仮説は筋疲労により、「脊髄と筋の間の神経反射回路における興奮性増進と抑制性低下」が生じてしまう事が原因であると考えられている。
これら2つの仮説がEMACの原因における主要な仮説である。
しかし、EAMC自体を自然に発生させる事が困難であり、研究デザインが複雑となってしまうなど、まだ未解決の課題があるため、EAMCの原因は完全に解明されてはいない。
と結論づけられる。
Giuriato G, Pedrinolla A, Schena F, Venturelli M. Muscle cramps:a comparison of the two-leading hypothesis. J Electromyogr Kinesiol. 2018;41:89–95.(論文要約)
どうも研究にも移り変わりがあるようですね。
では、EAMCの主要な原因として考えられる「脱水・電解質欠乏」「神経筋」という要因に関して、もう少し掘り下げてみたいと思います。
脱水・電解質欠乏

運動による発汗により、水分や電解質が失われると筋痙攣が生じやすい。
これは、皆さんイメージしやすいかと思います。
しかし、その詳しいメカニズムは明らかになっていないようです苦笑
ニュージャージー大学のJun Qiuさんが2017年に46本の論文をもとにreviewをまとめており、メカニズムに関する考察を行っています。以下、Jun Qiuの論文より引用します。
過度の発汗は、血漿量を減少させる。
Qiu J, Kang J. Exercise Associated Muscle Cramps - A Current Perspective. Arch Sports Med 1(1):3-14.2017
血漿量の減少を補うために、間質液コンパートメントから血管内スペースに水分が移動し、血液量を維持する。発汗が続くと、間質液コンパートメントはますます収縮する。
(ー中略ー)
間質液の収縮の結果、特定の神経筋接合部は、機械的変形により過剰な興奮を起こす可能性がある。
電解質よりも脱水そのものが大きな要因であるようです。
文字ばっかり見ても頭が整理出来ないので、ちょっと図示してみようと思います。
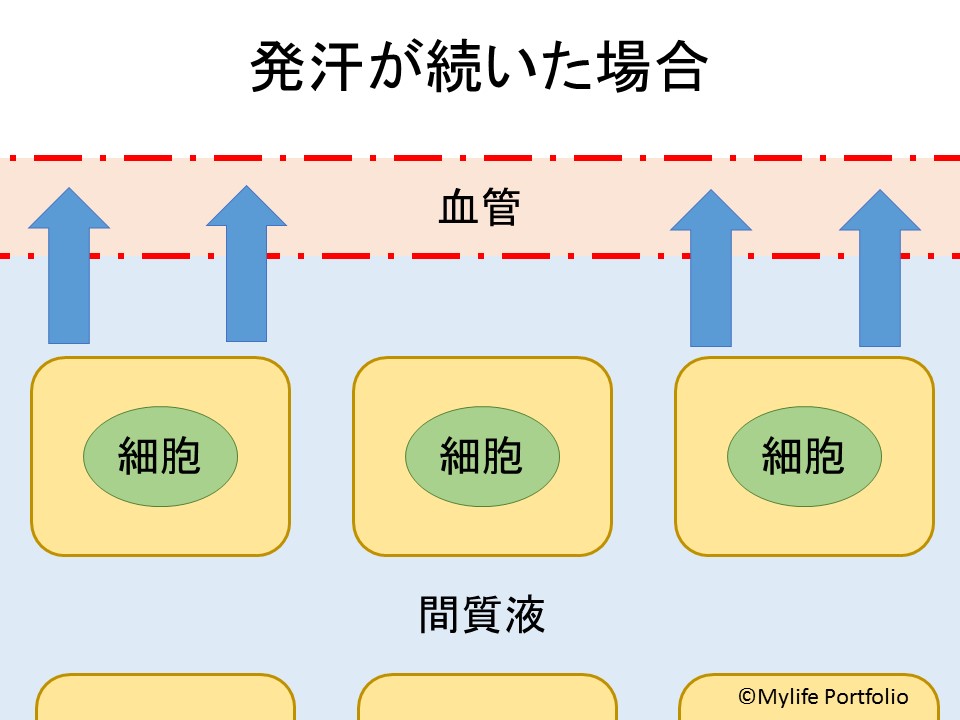
過剰な発汗により、血管内の水分が減少するため、間質液中の水分は浸透圧に従って、血管内に水分が移動していきます。
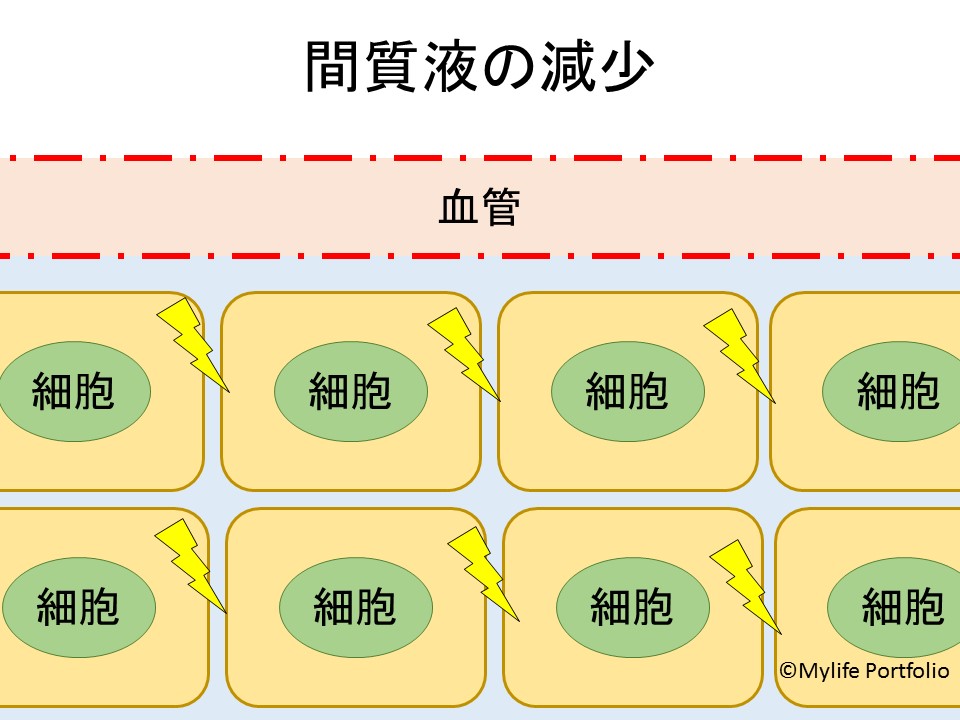
間質液の減少が続けば組織間のスペースは狭まっていくため、細胞に機械的な刺激が加わります。
このような機械的な刺激が筋腱接合部などに加わる事で、神経に過剰な興奮が生じ、筋痙攣が生じるという考えです。
では、ナトリウムなどの電解質に関してはどうなのかというと、電解質の濃度によってEAMCの発生の説明がつかないという研究報告が多いそうです。
もちろん、最初に挙げたように「病的な低ナトリウム血症」などは筋痙攣を生じる原因となります。
しかし、以下のような研究の報告があります。
カリフォルニア大学のMartin D Hoffmanは2015年に以下のような報告をした。
2014年におこなわれた161kmにおよぶウルトラマラソンの選手を対象にレース後の血清ナトリウム等を測定
レース中に筋痙攣を生じた選手の血清ナトリウム濃度は139 ± 4(mmol/l)
レース中に筋痙攣を生じなかった選手のナトリウム濃度140 ± 3(mmol/l)
両者の間で血清ナトリウム濃度に有意差はみられなかった。
Martin D Hoffman,Kristin J Stuempfle.Muscle Cramping During a 161-km Ultramarathon: Comparison of Characteristics of Those With and Without Cramping.Sports Medicine - Open (2015) 1:24(論文要約)
同様の研究報告はGaia Giuriatoaのreviewの中で他にも紹介されています。
運動時における筋痙攣(EAMC)という観点では、電解質濃度が一番の問題となるケースは少ないのかもしれません。
私自身はアスリートをサポ―トする上で、筋痙攣の予防に塩分補給を選手に呼びかけて、塩分タブレット等を意識して摂取させていました。
しかし、運動中の血中ナトリウムの濃度に関係なくEAMCが生じている事とJun Qiuが述べている「脱水による間質液の減少」によるメカニズムを踏まえて、以下の様な考えが頭に浮かびました。
低ナトリウム血症を予防しようと過剰にナトリウムを摂取してしまうと、血中のナトリウム濃度が高まって、間質液の減少を進めてしまわないだろうか?という懸念です。
塩分取り過ぎで、高血圧になるイメージですね。
この点に関しては、自分の考えを裏付ける研究報告も、否定する研究内容も見つける事は出来ませんでした。
ただ、基本的な水分補給や栄養補給に注意する事は大切だが、逆に過剰摂取とならないように注意する事も必要だと個人的に思いました。
神経筋の問題
では、もう一つのEAMCの主要な要因である神経筋の問題について情報を整理していきたいと思います。
先に挙げたGaia Giuriatoaのreviewによれば「脊髄と筋の間の神経反射回路における興奮性増進と抑制性低下」によってEAMCが引き起こされるとの事ですが、その詳しいメカニズムについて説明していきます。
まず、脊髄のと筋肉の間で神経の興奮を調整する仕組みについて説明していきます。
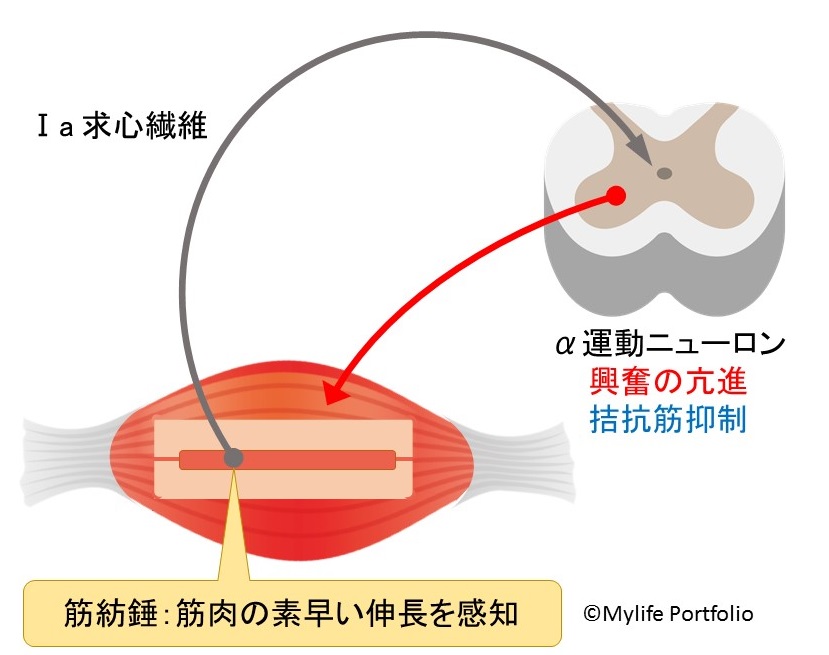
筋肉の中には、筋の伸長を感知する筋紡錘と呼ばれる組織が存在します。
筋肉に急な伸長が加わると筋紡錘からⅠa求心繊維を通って脊髄に電気信号が伝わります。
この刺激によってα運動ニューロンの興奮が亢進し、伸長の加わった筋肉の緊張が高まります。
また、同時に拮抗筋と呼ばれる、伸長の加わった筋肉と逆の働きをする筋肉の緊張を抑制します。
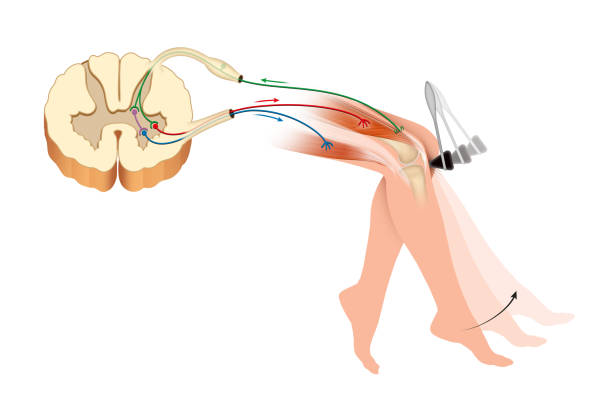
膝のお皿の下の腱を叩くと脚が伸びる腱反射は、この反応が正しく生じているか確認する検査ですね。
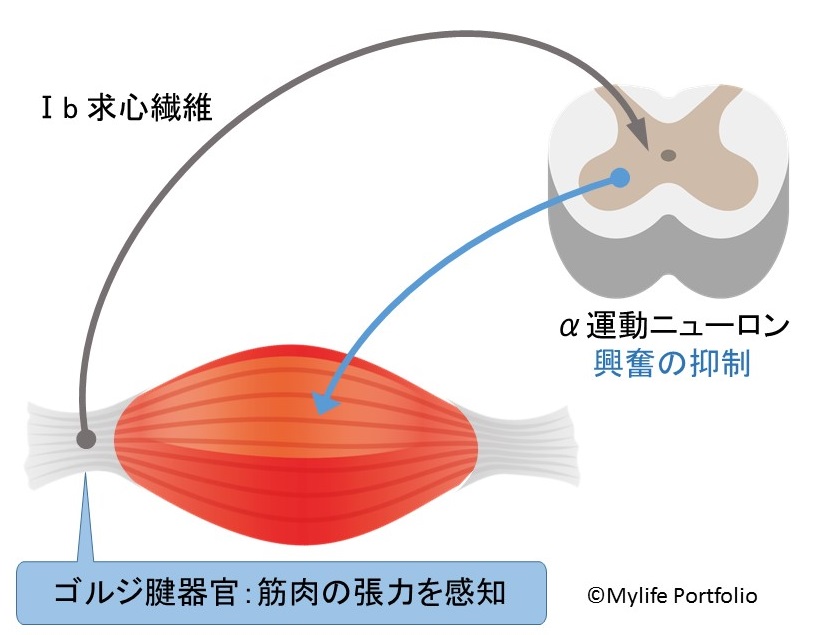
筋肉と骨をつなぐ腱の中には、ゴルジ腱器官という筋肉の張力や持続的な伸長を感知する組織が存在します。
ゴルジ腱器官が筋肉の強い緊張を感じ取ると、Ⅰb求心性を通って脊髄に電気信号が伝わります。
この刺激によってα運動ニューロンの興奮が抑制され、伸長の加わった筋肉の緊張が低下します。
過剰な収縮力によって、筋肉自体が損傷してしまわない様に抑制をかけているのだと考えられています。
実際には、筋紡錘自体の感度を調整するγ運動ニューロンの存在はじめ、更に複雑な調整がはたらいています。
正常な人体では「筋紡錘によるⅠa求心性繊維が筋の緊張亢進」と「ゴルジ腱器官のⅠb求心性繊維が筋の緊張抑制」がバランスをとっている。
くらいにザックリと頭に入れてもらえれば、ここでは十分かと思います。
これら2つの神経反射回路の異常によって、EAMCが引き起こされると考えられています。
1997年にケープタウン大学のM.P. SchwellnusがEAMCの原因として、「神経筋(Neuromuscular)」という概念を提唱しています。
局所的な筋疲労が筋紡錘求心性の増加とゴルジ体腱器官求心性の減少に関与していると考えられる。
MP Schwellnus, EW Derman,TD Noakes.Aetiology of skeletal muscle 'cramps' during exercise: a novel hypothesis. J Sports Sci.1997 Jun;15(3):277-85.(論文引用)
しかし、M.P. Schwellnusは動物実験などを元にしており、人間に関しても同じメカニズムが適応されるのかは分かりません。
Ⅰb抑制に関しては、後にシドニー大学のSerajul I. Khanが以下のような研究報告をしています。
健常成人13名に対し、足関節底屈位で腓腹筋を短縮させた状態で随意的に筋収縮を実施させ筋痙攣を誘発させる。
また、筋収縮の際にアキレス腱に対し電気刺激を加える事で反射性の抑制を誘発し、その際の筋電図の積分値の変化から、抑制の大きさを計測
随意的に筋痙攣を誘発できた群と筋痙攣を誘発出来なかった群で腱刺激による抑制の大きさを比べた結果
痙攣群 640μVms
非痙攣群1,120μVms(P=0.017)と有意差が認められた。
Serajul I Khan, John A Burne. Reflex inhibition of normal cramp following electrical stimulation of the muscle tendon. J Neurophysiol.2007 Sep;98(3):1102-7.(論文要約)
この論文、研究方法や解析方法の詳細が記載されていない部分が多く、手放しで採用できる内容ではありませんでした。
しかし、ゴルジ腱器官からの抑制が小さい場合、筋痙攣が誘発されやすい可能性がある。くらいには考えられるかもしれません。
また、この研究を踏まえると「なぜ筋肉が短縮位の時に筋痙攣が生じやすいのか」考える事ができるのではないでしょうか?
実験的に筋痙攣を誘発させる場合、足関節を底屈させ筋を緩めた状態で最大努力の筋収縮を実施させます。
こんな状態で思いっきりつま先を伸ばしたら、脚がつりそうになるのは皆さんも経験的に分かるのではないでしょうか?
このように筋肉が短縮位になると腱も短縮してしまい、ゴルジ腱器官が張力を感じ取れなくなります。
この為ゴルジ腱器官からの抑制が低下してしまう、という事が運動時の筋痙攣のメカニズムの1つとして考えられています。
この「筋が短縮した状態だと筋痙攣が生じやすい」というのが、今後の話のポイントになっていきます。
EAMCの予防・対策

ここまで説明してきた「脱水・電解質欠乏」「神経筋」という要因を考えれば、対策法も浮かんでくるはずです。
「脱水・電解質欠乏」に関しては補給や栄養補給、「神経腱」に対しては、ゴルジ腱器官の抑制を働かせるストレッチが一般的な対策法として考えられています。
しかし、私に相談を持ち掛けてくれた選手は、上記の対策は十分に出来ていました。
また、この文書を呼んでいる皆さんも、このような基本的な対策は十分に出来ていると思います。
それでも、運動時の筋痙攣が解決しないのであれば、他の要因を考えなくてはいけません。
私は水分・栄養・ストレッチ以外の観点から対策を検討していく中で、先ほど述べた「筋が短縮した状態だと筋痙攣が生じやすい」という点に着目していきました。
もう少し具体的に述べると、選手自身の身体の状態ではなく、どんな動作で脚がつってしまうのか?という点に着目して考えていきました。
理学療法士としての目線で考える。といっても良いかと思います。
どの筋がつるのか?
動作に関する考察に入る前に、そもそも運動時につってしまう筋肉はどこなのか?もう少し詳しく見ていこうと思います。
EAMCにおいて筋痙攣が生じるとされて研究が進んでいるのは、下腿三頭筋と呼ばれる筋肉です。
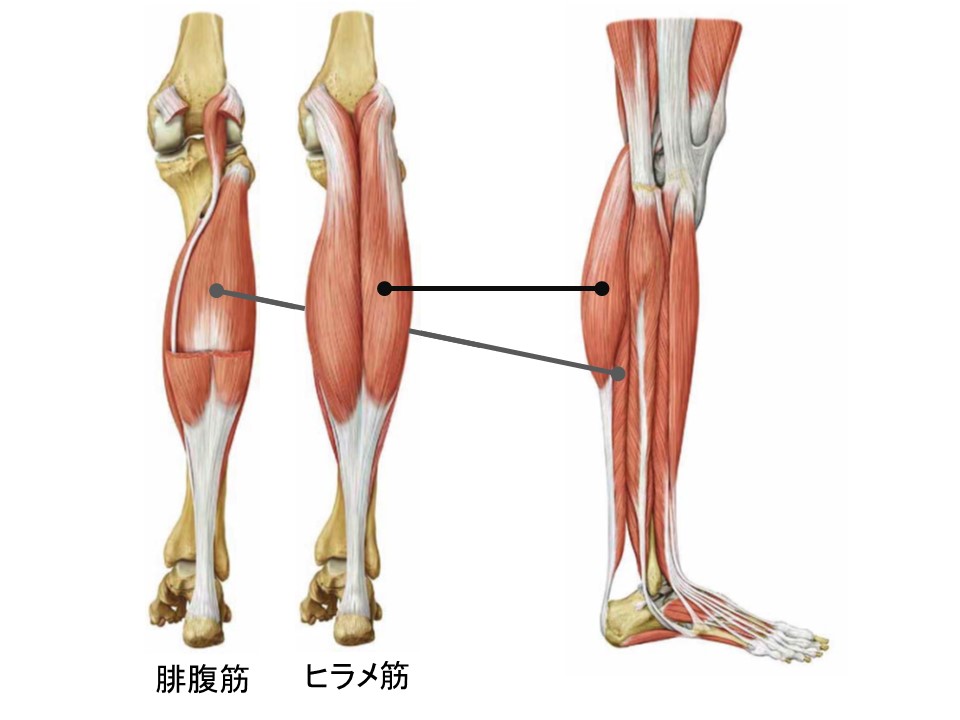
いわゆるふくらはぎの筋肉は下腿三頭筋と呼ばれ、表層にある腓腹筋とその下層にあるヒラメ筋とで構成されます。
ここで知っておおいて欲しいポイントがあります。
・腓腹筋は「膝関節と足関節をまたぐ二関節筋である」
・ヒラメ筋は「足関節のみをまたぐ単関節筋である」
どちらの筋肉も最終的にアキレス腱を介して踵の骨に繋がっていく為、「足関節の底屈(つま先を下げる)」作用があります。
しかし、腓腹筋には「収縮すると膝関節を屈曲させる作用」もあります。
このため、腓腹筋は足関節を底屈(つま先を下げる)動きに加えて膝関節を屈曲させることでも短縮してしまう、という事を頭に入れておかなくてはいけません。
どんな動作で脚がつるのか?
では、実際に運動時に筋痙攣が生じる動作について考えていこうと思います。
私に相談を持ち掛けてくれた選手の訴えは「走り出して加速するときに脚がつってします」というものでした。
実際にスプリント動作において、スタートから加速していく段階の動作を確認してみましょう。
では、このような「スプリント動作におけるスタートから加速局面」について詳しくみていきましょう。
イタリアのボローニャ大学のSimone Ciacciaが2017に以下のような報告をした。
イタリア国内上位の陸上短距離選手のスタート動作をハイスピードカメラで撮影し、関節角度等を測定した。
その結果、スタートブロックにおける前脚の膝関節の屈曲角度に関して
・Elite(国内大会決勝レベル)の膝関節屈曲角度は91.0(SD±9.8)度
・World-class(国際大会決勝レベル)の膝関節屈曲角度は99.3(SD±10.8)度
という結果がみられた。
Ciacci S, Merni F, Bartolomei S, Di Michele R. Sprint start kinematics during competition in elite and world-class male and female sprinters. J Sports Sci. 2017;35:1270–8.(論文要約)
この研究では、他にも多数のパラメータを比較検討していますが、まずスタートの動き出しに関しては「膝を屈曲させた状態で」地面を蹴り出さないといけないという事が分かるかと思います。

また、このような膝を屈曲させたスタートの動作時における下腿三頭筋の筋肉の状態を調べた研究があります。
ベルギーのブリュッセル自由大学のN Guissardは1992年に以下のような報告をした。
17名の短距離選手のスタート動作時における腓腹筋・ヒラメ筋の筋電図を測定を実施
前脚のスタートブロックの角度を30度/50度/70度と変えて測定結果を比較
【結果】ブロックの角度が大きくなるにつれて腓腹筋の筋電図の積分値は低下した。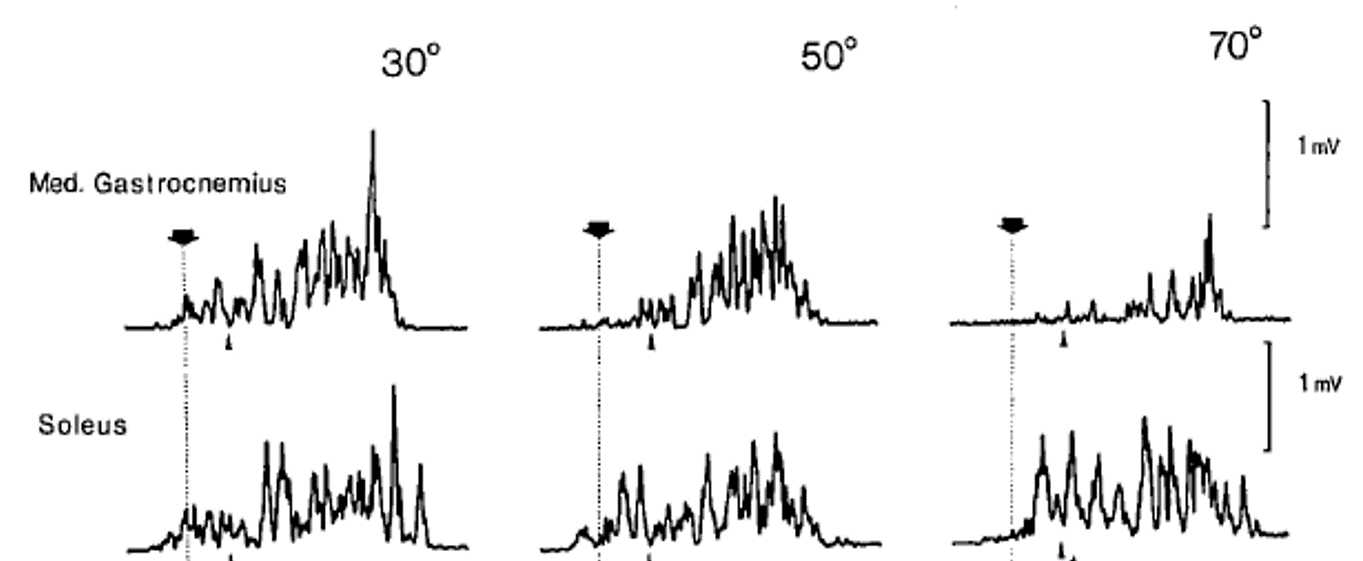
スタートブロック角度毎の筋電図波形(上が腓腹筋・下がヒラメ筋)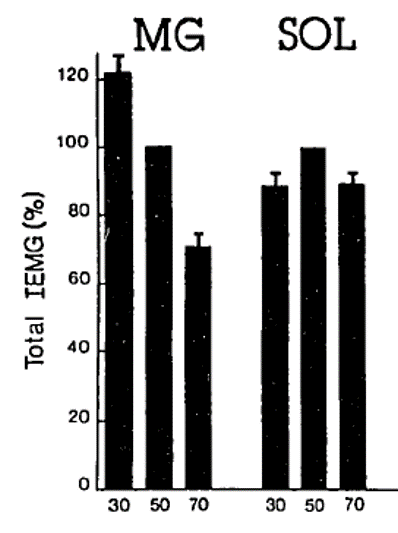
スタートブロック角度毎の筋電図の積分値(左が腓腹筋・右がヒラメ筋)
N Guissard, J Duchateau, K Hainaut.EMG and mechanical changes during sprint starts at different front block obliquities.Med Sci Sports Exerc . 1992 Nov;24(11):1257-63.(論文要約・図引用)
このようにスタート動作時に腓腹筋の筋電図上の変化がみられる原因に関して、N Guissardは膝関節が屈曲し足関節が底屈する事で「腓腹筋が短縮したから」だと考えています。
※実際、この研究では膝・足関節の角度変化を元に腓腹筋の長さを推定していますが、詳しい方法の記載が無かったので、要約では割愛しました。
先ほど説明した、腓腹筋は足関節の底屈と膝関節の屈曲で短縮するという解剖学的な特徴を踏まえれば、当然といえば当然かと思います。
このような情報を踏まえると、そもそもスプリントでスタートから加速していく動作は「腓腹筋が短縮して筋痙攣が生じやすい動作」であると考える事ができるのではないでしょうか?
残念ながら、運動時の筋痙攣の受傷機転を細かく調査した報告など、この考えを裏付けるような研究を見つける事は出来ませんでした。
しかし、私が今まで陸上競技選手に関わってきた経験における実感として
・跳躍競技における助走の走りはじめ
・コーナーを抜けてスピードを上げようとした時
・隣のレーンの選手と競って無理にスピードを上げた時
というようにスピードを上げる加速局面で筋痙攣が生じやすいという印象を持っています。
どうのように対策していくのか?
スプリント動作で加速していく際に筋痙攣が生じやすい、と仮説を立てたところで「じゃあ、加速はしないでおこう」なんて事は言えません。
何とかして対策をしなくてはいけません。
ここで私が参考にしたのは、様々な研究において筋痙攣を誘発する方法です。
ポイントは2つあります。
・腓腹筋を緩めた状態にする
・最大限の努力で筋を収縮させる
1つ目のポイントは加速動作が「腓腹筋が短縮しやすい動作」である以上、対処のしようがありません。
しかし、この2つ目のポイント「最大限の努力」という部分が突破口になると私は思いました。
EAMCは、疲労によって神経筋の反射に異常をきたし、筋緊張の調整が上手くいかなくなります。
その際に、過剰な筋収縮(電気的な興奮)が引き金となって筋痙攣が生じると考えられます。
これは、アスリート本人の意識によるものもあるかもしれません。
相談を持ち掛けてくれた選手に関しても「大事な試合の時に脚がつる」という事でした。
その選手は大きな試合になるほど、萎縮するよりも気合が入ってテンションが上がるタイプの選手です。
この点について、もう少し話を聞いてみると「大きな試合は気合が入る分、力みもあったかもしれない」という反省もありました。
競り合った状況で脚がつる時も同じような理由なのかもしれません。
しかし、選手の意識だけの問題で終わらせるわけにはいきません。他にも過剰な努力が必要となってしまう原因があるはずです。
そこで、私はそもそも下腿三頭筋の筋力が弱いのではないのか?と考えました。
実際の動作は複雑なので、シンプルに考えてみようと思います。
例えば、スタート動作は下腿三頭筋の筋力を50必要な動作だとします。そこで2人の短距離選手がいたとします。
Aさん:下腿三頭筋の筋力が50の選手
Bさん:下腿三頭筋の筋力が100の選手
2人にとってスタート動作はどれくらい下腿三頭筋が頑張らないといけないでしょうか?
Aさんは自分の持っている50の筋力を100%駆使しないといけませんが、Bさんは筋力が大きい分50%の努力ですみます。
重ねて述べますが、実際はこんな単純な話ではありません。
しかし、下腿三頭筋の筋力が弱い場合は相対的な努力度が上がって筋痙攣のリスクが高くなるのではないか?と私は考えました。
そして、実際に選手の下腿三頭筋の筋力を確認してみようと考えました。
ここで、大事になるのが「どのようなポジションで筋力を確認するのか?」という事です。
下腿三頭筋が短縮した状態で筋力を発揮できるのか、確認しなくてはいけません。
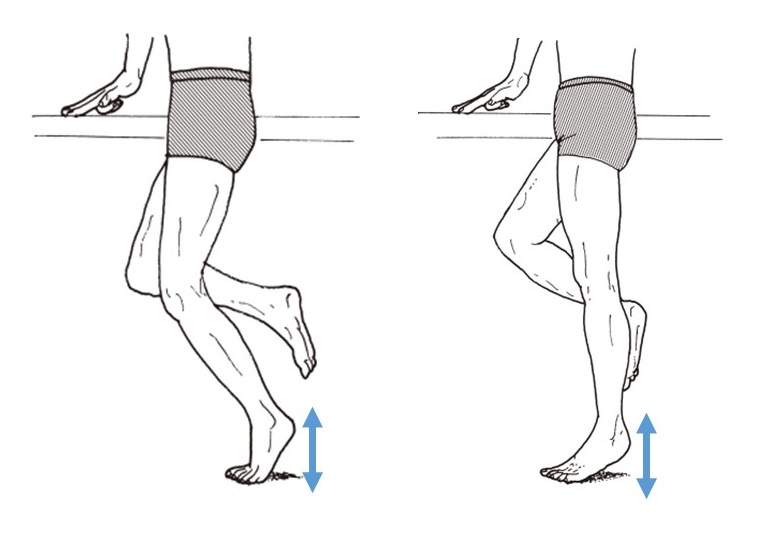
特別な機器を使用せずに、筋力を測定する徒手筋力検査 (manual muscle testing :MMT)という手法があります。
足関節を底屈させる腓腹筋とヒラメ筋の筋力は、上の図のように「膝を曲げた状態」「膝を伸ばした状態」で、それぞれつま先立ちが何回出来るか?という方法で検査します。(細かい注意点は沢山ありますが割愛します)
膝を曲げた状態では、腓腹筋が緩んで力を発揮しにくくなる為、ヒラメ筋主体の筋力を評価できます。
相談を持ち掛けてくれた選手は、「膝を伸ばした状態」の筋力は十分発揮できていました。
しかし、「膝を曲げた状態」の筋力は非常に弱く、踵を上げてつま先立ちになると生まれたての小鹿のようにガタガタ脚が震えていました苦笑

この結果を、「ヒラメ筋が弱い」と考えるのか「腓腹筋が短縮した状態だと筋力を発揮できていない」と考えるのかで、細かい対処法を変わってきますが・・・
とりあえず、この選手の場合は、膝関節屈曲させ腓腹筋を短縮させた状態でのトレーニングが必要だと考えました。
具体的には下のようなエクササイズを実施してもらいました。
もちろん、いつまでも自重の負荷では不十分なので、状況をみながら負荷を漸増させていきます。
私が下腿三頭筋のトレーニングを実施したのは「筋力を向上させて過剰な努力を防ぐ」という事が理由です。
しかし、下腿三頭筋のトレーニングには他にも効果がありそうです。
ブリガムヤング大学のKevin C Millerは2009年に以下のような報告をしている。
筋痙攣の既往がある者(19名)と筋痙攣の既往の無い者(12名)に対し、足底の筋に電気刺激を加え、筋痙攣が生じるまで刺激周波数(Hz)を上げていく。
両群において筋痙攣が誘発された周波数を比べた結果、筋痙攣の既往がある群は(14.9±1.3Hz)既往の無い群は(25.5± 1.6Hz)と2群間に有意差が認められた(P<0.001)
Miller KC, Knight KL. Electrical stimulation cramp threshold frequency correlates well with the occurrence of skeletal muscle cramps. Muscle Nerve. 2009;39(3):364–8.(論文要約)
この研究結果から、電気刺激の周波数が小さくても筋痙攣が誘発される者は筋痙攣のリスクが高いのではないか?と考えた別の研究者が更に実験を進めました。
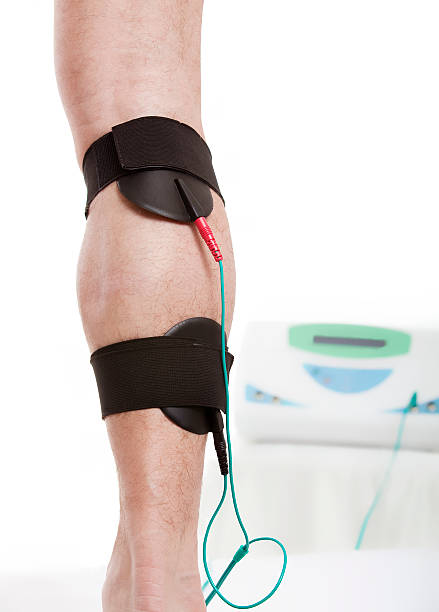
ドイツ体育大学ケルンのBehringer Mは2018年に以下のような報告をしている。
健常成人10名に対し、週2回計4回に渡り、片側の腓腹筋に対してのみ電気刺激を加えるトレーニングを実施した。
電気刺激は筋痙攣が誘発される周波数よりも30Hz高く、最大許容強度の85%で(5秒オン10秒オフ)の6回3セット実施。
4回のトレーニングの後、トレーニング介入側・非介入側の腓腹筋の筋痙攣を誘発し、その際の刺激周波数を比較
トレーニングの結果
介入側(19.2±1.4Hz→29.8 ± 8.0 Hz)とトレーニング前後で有意差があったが、非介入側(18.2±1.5Hz→19.6 ± 2.8Hz)と有意差はみられなかった。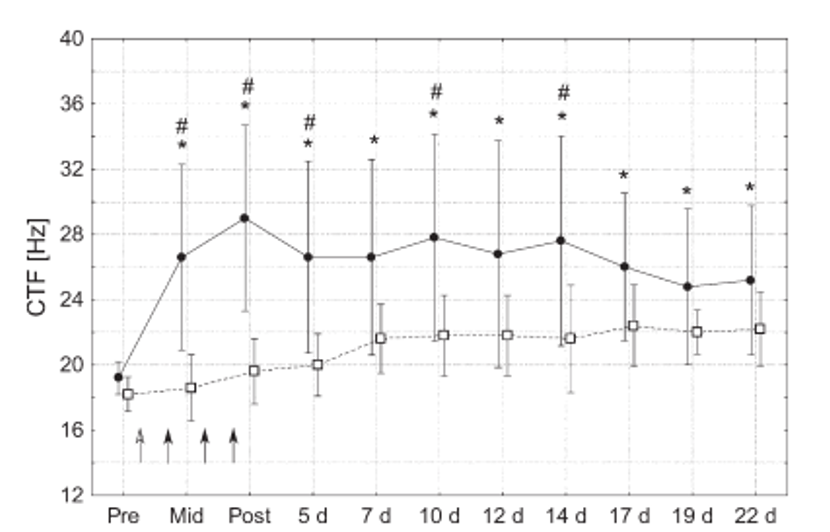
またトレーニング後の経過を追って刺激周波数を比べたところ、14日目まで介入群と非介入群の間に有意差がみとめられた。
Behringer M, Spieth V, Montag JCK, et al. Cramp training induces a long-lasting increase of the cramp threshold frequency in healthy subjects. Neuromodulation. 2018;21(8):809–14.(論文要約)
自分で紹介しておいてなんですが・・・これらの結果から、腓腹筋のトレーニングに筋痙攣の予防効果があるとするのは安易な考えです。
そもそも、元となったKevin C Millerの研究は腓腹筋ではなく、足底の筋を対象とした研究です。
Behringer Mの研究でみられた刺激周波数の変化が、筋痙攣の予防につながるかどうかは、分かりません。
また、効果があったとしても上記の研究は「電気刺激を利用したトレーニング」なので、それが先ほど紹介したような電気刺激を用いないトレーニングでも認められる効果かどうかも分かりません。
そういった、研究の背景や限界について考慮することを忘れてはいけませんが
腓腹筋を狙ったトレーニングには、「筋力を上げて相対的な努力度を下げる以外の効果もあるかもしれない」くらいに私は考えています。
個人的な印象としては、慣れないトレーニングをしたときに筋痙攣が起きそうな感覚を覚える事が多いと感じています。
そういった「つりそうな部分」を「つりそうな動作」であえてトレーニングしいく事も必要かもしれません。
お尻を鍛えて腓腹筋の負担を減らす!
私が腓腹筋のトレーニングを実施する大きな理由は「筋力を上げて、総体的な努力度を下げる」ためです。
この目的を達成する為には、何も腓腹筋自体を鍛えるだけが正解ではありません。
そもそも、スタートから加速にかけて一番頑張らないといけないのはお尻の筋肉だと私は考えています。
では実際どうなのか?スタート動作における、下肢の各関節の働きを確認してみましょう。
イギリスのカーディフ・メトロポリタン大学のAdam Brazilが2017年に以下のような報告をしている。
3次元運動解析システム(Vicon, Oxford Metrics)と圧電型ロードセルを用いて10名の男子短距離選手のスタート動作を解析した。
以下、ブロックスタート前脚におけるパワー(仕事率)を表したグラフとなる。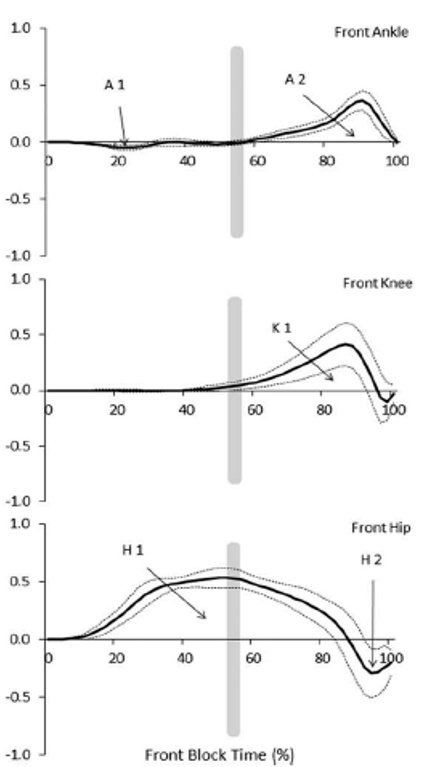
上から足関節・膝関節・股関節、灰色ラインは後脚が離地する瞬間
※この研究におけるパワーは、先行研究を元に仕事率から被験者の体重や下肢の長さの値を用いて正規化したもの(Normalised power)を用いている。
ブロック前脚で行われた全ての正の仕事量(仕事率×時間:グラフで囲まれる免責の部分)のうち、股関節が64±8%・膝関節が21±8%・足関節が15±2%を担っていた。
Adam Brazil, Timothy Exell, Cassie Wilson,et al.Lower limb joint kinetics in the starting blocks and first stance in athletic sprinting.J Sports Sci . 2017 Aug;35(16):1629-1635.(論文要約)
この報告では、スタート動作において股関節の伸展(脚を伸ばす動き)が半分以上の仕事を行っている事が分かります。
実際の論文では後脚のデータも測定していますが、前脚と同様に股関節が61±10%と大きな仕事をしています。
同様の研究は多数報告されており、解析装置やデータの解析方法などによって、同様の結果とならない報告もあります。
ただ、細かい割合はどうであれ、スタート動作において股関節の伸展が大きな役割を担っている事は上記の結果から分かるかと思います。
この結果を踏まえて、私は股関節の伸展に関わる筋肉を鍛える事も重要だと感じました。
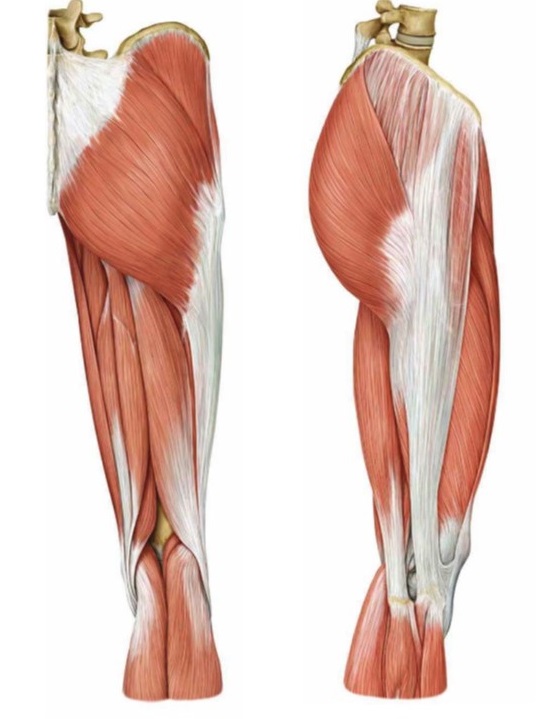
股関節の伸展に関わるメインの筋肉はお尻の大殿筋やハムストリングスです。
また、上記研究におけるパワーとか仕事量などの難しい話は置いておいておきます。(実際には非常に大事なポイントですが、今回は割愛)
今回の目的である、「ふくらはぎの筋痙攣を防ぐ」という目的に立ち戻りましょう。
ふくらはぎの腓腹筋に過剰な努力をさせると筋痙攣が生じてしまうリスクがあります。
もし、スタート時に大きな役割を担う股関節の筋肉が弱かったらどうでしょうか?
スタート動作において、本来はそれほど仕事をしなくてよい足関節が頑張らないといけなくなってしまいます。
このような観点から、股関節の伸展に関わるお尻の筋肉を鍛える事で、スタート時における腓腹筋の負担を減らす事が出来る。と私は考えました。
実際に、相談を持ち掛けてくれた選手の股関節の筋力を評価してみましたが、やはり臀部(お尻)の筋肉は弱く、トレーニングの必要があると分かりました。
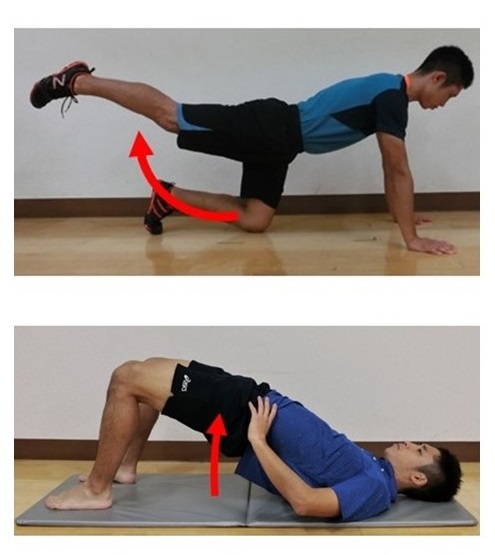
最初は大殿筋を収縮させる感覚をつかむためにも、上記のような荷重がかからず負荷の小さいエクササイズから取り組んで良いと思います。
しかし、ある程度筋力の備わっているアスリートであれば、大きな臀部の筋肉を鍛えるには自重の負荷では足りず、効率が悪くなります。
やはり、バーベル等の荷重負荷を用いて大きな負荷をかけたトレーニングをしていく必要があります。
一番最初に頭に思い浮かぶのはスクワット(Squat:SQ)ではないでしょうか?
スクワット自体は多くのスポーツ現場や健康増進の現場で行われているメニューかと思います。
しかし、実際に股関節を効率的に鍛える為のフォームでスワットで実施する事は一朝一夕にはいきません。
ここでは深く言及しませんが、深い屈曲角度のスクワットの方が大殿筋やハムストリングスを鍛える事が出来ます。
しかし、そもそも筋の柔軟性が足りずに深くしゃがみ込めず、最初は目的とするフォームでスクワットを実施できない場合が多いです。
そこで、スクワットの前段階に様々なトレーニングを実施していきます。
例えば、股関節を深く屈曲させた状態で大殿筋やハムストリングスをトレーニングするルーマニアンデッドリフト(Romanian Deadlift:RDL)
ハムストリングスの柔軟性を獲得する事も出来る非常に重要なトレーニングです。
しかし、スクワットやRDLのような立位で荷重負荷をかけたトレーニングでは股関節伸展位(まっすぐ立った状態)では、骨や靭帯で身体を支えるので筋肉に負荷が加わりません。
股関節伸展位でのトレーニングを別に行う必要があります。
自重で行うヒップリフトにバーベルで荷重負荷をかけるヒップスラスト(Hip Thrust:HT)は、股関節伸展位で大きな負荷をかける事が出来ます。
これら3つはS&Cの中でも主要なトレーニング種目であり、様々な研究もなされています。
上記3つの種目の比較検討を行った研究を1つ紹介させて頂きます。
オーストラリアのエディスコーワン大学のJose Delgadoが2019年に以下のような報告をしている
対象は健常成人8名(体重の150%の負荷でパラレルスクワットが実施可能)
等速性ダイナモメーターを用いて、外側広筋(VL)大腿二頭筋(BF)大臀筋(GM)の最大随意筋収縮(MVIC)時における筋電図を測定。
バックスクワット(SQ)ルーマニアンデッドリフト(RDL)バーベルヒップスラスト(BHT)を
60kgの負荷/1RMの2条件で実施させた。
そして、トレーニング実施中における外側広筋(VL)、大腿二頭筋(BF)、大臀筋(GM)の筋活動を比較した。
※1RM(Repetition Maximum)とは「正しいフォームで1回だけ実施できる最大の負荷」を意味する。
結果は以下の通り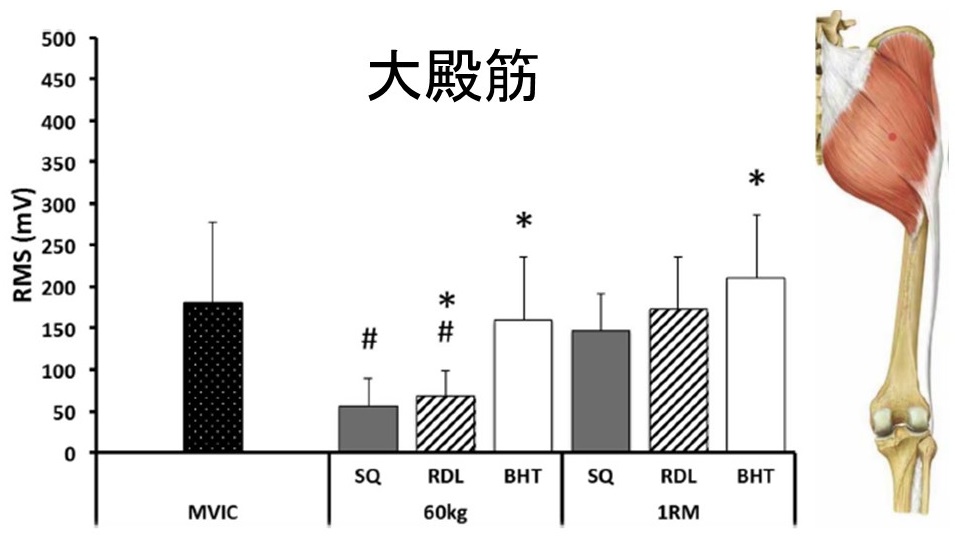
#:最大随意筋収縮(MVIC)との間に有意差あり
*:スクワット(SQ)との間に有意差あり
60kg:BHTはMVICとの間に有意差なし
1RM:SQ、RDL、BHTはMVICとの間に有意差なし・RDL、BHTはSQとの間に有意差なし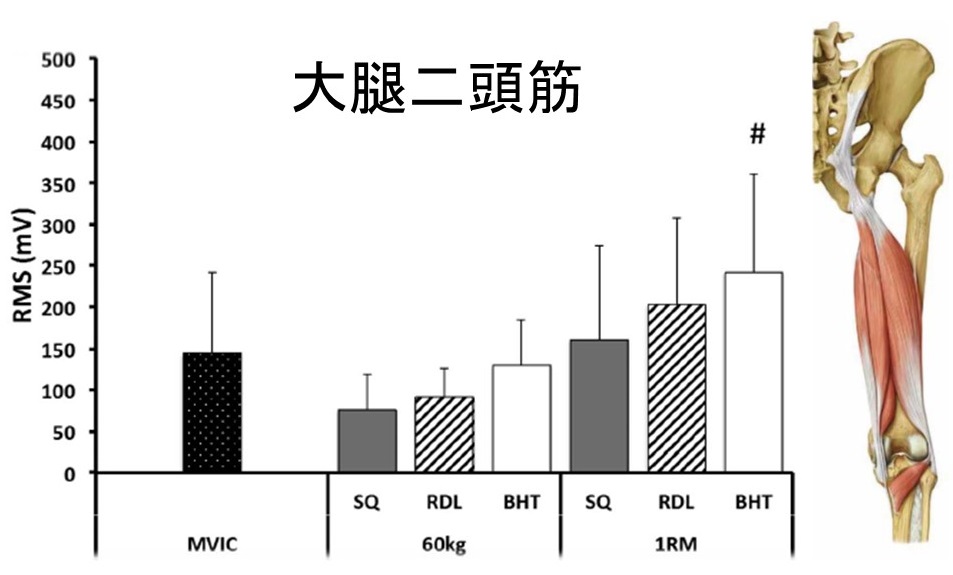
#:最大随意筋収縮(MVIC)との間に有意差あり
60kg:SQ、RDL、BHTはMVICとの間に有意差なし・RDL、BHTはSQとの間に有意差なし
1RM:SQ、RDLはMVICとの間に有意差なし・RDL、BHTはSQとの間に有意差なし
→BHTはMVICよりも筋電図の積分値が大きかった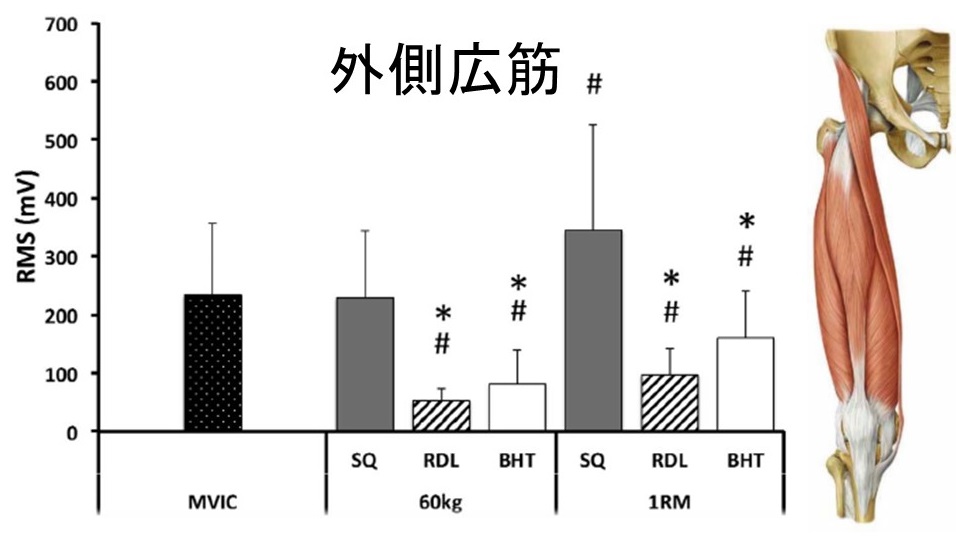
#:最大随意筋収縮(MVIC)との間に有意差あり
*:スクワット(SQ)との間に有意差あり
60kg:SQはMVICとの間に有意差なし
1RM:SQはMVICよりも筋電図の積分値が大きかった
Jose Delgado,Eric J Drinkwater,Harry G Banyard,G Gregory Haff,Kazunori Nosaka,et al. Comparison Between Back Squat, Romanian Deadlift, and Barbell Hip Thrust for Leg and Hip Muscle Activities During Hip Extension.J Strength Cond Res. 2019 Oct;33(10):2595-2601.(論文要約)
Michael Schuenke,et al.,Atlas of Anatomy,p370・373,Thieme,2009(図を一部修正)
この研究で測定しているのは筋電図の値なので、そのまま「筋肉に対するトレーニング効果」と繋げることは出来ません。
筋電図だけでは、どのくらいの関節角度で負荷がかかっているのか、そもそも筋肉がどれくらいの収縮力を発揮しているのかは分かりません。
また、各種目を1RMで比較するのは良いと思いますが、種目によって扱える重量が異なるはずなので60㎏で比較するのは、必ずしも正しい比較とはならないかもしれません。
今回の実験では、被験者はトレーニング歴が1年以上あり実験中もNSCAのCSCSが正しいフォームを随時確認しながらトレーニングを実施しています。
トレーニング初心者が見よう見まねで上記の種目を実施しても同じような結果が得られるとは限りません。
しかし、このような背景を踏まえた上でも、大殿筋やハムストリングスを鍛える為にSQだけでなくRDLやBHTも選択肢に挙げて良いのではないかと私は考えています。
まとめ
非常に長くなってしまいました苦笑
では、ここまでの話を整理してまとめてみたいと思います。
「走り出す時に脚がつってしまう」という相談内容に対して、私は以下の様に考えました。
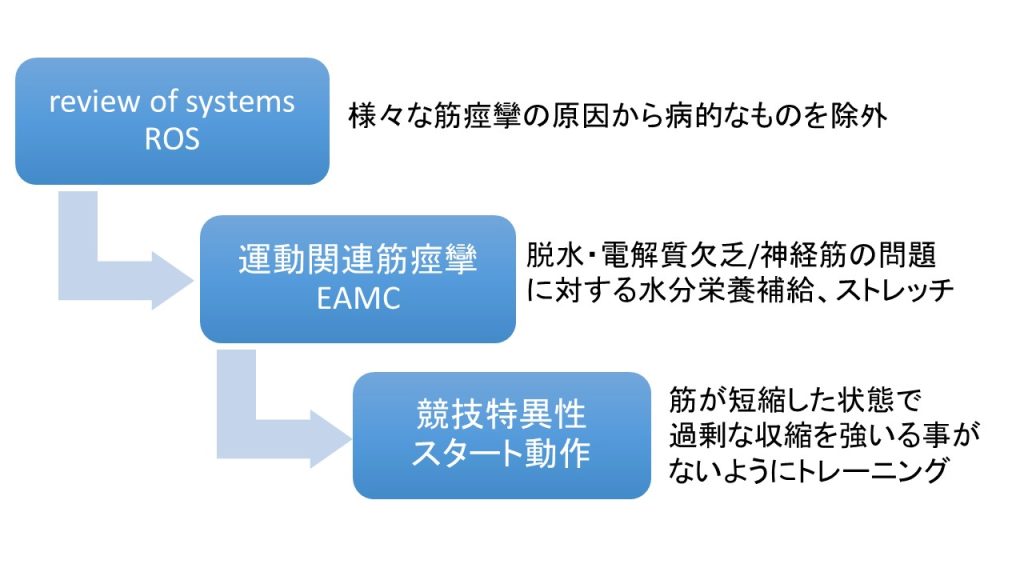
基本的には、病的な疾患を除外したうえで、一般的なEAMCに対する水分・栄養補給やストレッチの対応を行う事が必要です。
これらの手順を踏んだうえでも解決しなかったため、私は脚がつる原因となる動作に踏み込んで考察をしてみました。
今回の下腿三頭筋や大殿筋ハムストリングスを鍛えよう、という考えは、あくまで相談を持ち掛けてくれた選手の背景を踏まえてでてきた考えです。
今回のケースが筋痙攣に悩む全ての人に当てはまるわけではありませんが、1つの考え方として参考にして頂けたら幸いです。
最後に
最終的に出てくる対処法は、決して目新しいものではないかもしれません。
私自身が筋痙攣の予防として取り組む分には、特に深く考えずに色々試してみても良いかもしれませんが
アスリートの大事な競技人生の一部を預かる以上、自信を持って対応しなくてはいけないと思い、筋痙攣について調べ直してみました。
相談を持ち掛けてくれた選手には、現在上記の考えを元にトレーニングを実施してもらっていますが、実際に効果が目に見えて分かるものではありません。
今後も試行錯誤しながら、彼が無事に2022年のシーズンを乗り越えられる様に応援したいと思います。

